સમગ્ર ભારતમાં કોરોનાના કેસોની સંખ્યામાં ઘટાડો થઈ રહ્યો છે. ત્યારે ગુજરાત રાજ્યમાં કોરોનાના કેસમાં ઘટાડો થઈ રહ્યો છે. નોંધનીય બાબત એ છે કે, રાજ્યમાં પણ કોરોનાના કેસમાં ધીમે ધીમે ઘટાડો થયા રહ્યો છે. સુરતમાં એક સમયે રાજ્યના સૌથી વધુ કેસ પોઝીટીવ આવતા હતા ત્યારે હવે હાલમાં કોરોનાના કેસમાં નજીવો ઘટાડો થઈ રહ્યો છે. ત્યારે મ્યુકોર્માઇકોસિસના કેસને કારણે ભયનો માહોલ સર્જાયો છે. મ્યુકોરમાઈકોસિસને કોરોના બાદની મહામારી જાહેર કરવામાં આવી છે. ગુજરાતમાં કોરોના કરતા પણ ઘાતક બની રહ્યો છે મ્યુકોરમાઈકોસિસનો રોગ, ચાર મોટા શહેરોમાં જ 3000 કેસ સામે આવ્યા છે.
સુરતમાં કોરોનાની સારવાર બાદ સાજા થયેલા સુરત નજીકના કોસંબાના યુવકને સાયનસ કે આંખમાં મ્યુકોરમાઈકોસિસનો કોઈ પણ પ્રકારનો ચેપ દેખાયા વગર આ ચેપ સીધો મગજમાં પ્રસરેલો જોઈ તબીબો પણ ચોંકી ઊઠ્યા. જોકે, ડોકટરો પણ આ યુવકને બચાવી શકયા નથી.
સુરતના કોસંબા વિસ્તારનો વતની 23 વર્ષના યુવક ગઇ 29મી એપ્રિલના રોજ કોરોના સંક્રમિત થયો હતો. કોસંબાની હોસ્પિટલમાં સારવાર લઈ આ યુવાને 4 મેના રોજ કોરોનાને માત આપી દીધી હતી. ત્યારબાદ 8મી મેના રોજ તેને અચાનક ખેંચ આવતા સ્થાનિક હોસ્પિટલમાં દાખલ કરાયો હતો. જોકે, તેની તબિયતમાં કોઈ સુધારો નહીં જણાતા બીજા દિવસે સુરતની સીમ્સ હોસ્પિટલમાં દાખલ કરાયો હતો.
સુરતની સ્મિરમાં જરૂરી રિપોર્ટ અને તબીબી તપાસ દરમિયાન યુવકના મગજ પર સોજા જણાતા તેનું ઓપરેશન કરવાનો નિર્ણય લેવાયો હતો. અહીંના ન્યૂરોસર્જન ડો. હિતેશ ચિત્રોડાએ જણાવ્યું હતું કે, આ યુવકની સફળ સર્જરી થઈ હતી. આઈસીયુમાં રાખ્યા બાદ તેની તબિયતમાં સુધારો જણાયો હતો. બીજી બાજુ સર્જરી બાદ બાયોપ્સી લઈ તપાસ માટે લેબોરેટરીમાં મોકલાઈ હતી.
આ દરમિયાન ઓપરેશનના ત્રણ-ચાર દિવસ બાદ તેને હૃદયની તકલીફ થઈ હતી અને હૃદયની ક્ષમતા ધીમી પડતા તેનું મોત નીપજ્યું હતું. ત્યારબાદ આવેલો તેનો બાયોપ્સીનો રિપોર્ટ જોઈ તબીબી ટીમ ચોંકી ઊઠી હતી. આ યુવકના મગજમાં મ્યુકોરમાઈકોસિસનો ચેપ ફેલાયો હોવાનું રિપોર્ટમાં સામે આવતા ખળભળાટ મચી ગયો.
ડો.ચિત્રોડાએ વધુમાં કહ્યું હતું કે, કોરોના થયા બાદ સાયનસ કે આંખમાં મ્યુકોરમાઈકોસિસ નો ચેપ નહીં હોય તેવો આ પ્રથમ કેસ કહી શકાય. કારણ કે, અત્યાર સુધીમાં આ પ્રકારનો કેસ કોઈ આર્ટિકલ કે મેડિકલ જનરલમાં દેખાયો નથી કે સાંભળવા મળ્યું નથી.
અત્રે ઉલેખનીય છે કે, બે દિવસ પહેલા જ ગુજરાતમાં એવો કિસ્સો સામે આવ્યો છે. જેમાં 15 વર્ષના તરુણને મ્યુકોરમાઈકોસિસ થયો છે. 15 વર્ષના બાળકમાં મ્યુકોરમાઇકોસિસનો આ પ્રથમ કેસ જોવા મળ્યો છે. જાણવા મળ્યું છે કે, ઓપરેશન દરમિયાન બાળકના જમણી સાઈડના દાંત પણ કાઢવા પડ્યા છે.
સુરત સિવિલ સુપ્રિટેન્ડેન્ટ ડો. રાગીની વર્માએ જણાવ્યું કે, હોસ્પિટલમાં મ્યુકોરમાઈકોસિસના દર્દીઓ માટે 4 વોર્ડ અલાયદા તૈયાર કરાયા છે. અહીં આંખ, કાન, નાક તથા ગળાના નિષ્ણાત ડોક્ટરોની ટીમ ખડેપગે છે. અત્યારે 104 દર્દીઓ સારવાર હેઠળ છે, જેમને તમામ પ્રકારની સારવાર નિષ્ણાત ડોકટરો દ્વારા આપવામાં આવી રહી છે. સુરતમાં મ્યુકોરમાઇકોસિસના અત્યારસુધીમાં 700 કરતાં વધારે કેસ નોંધાયા છે જેમાં 17નાં મોત સત્તાવાર રીતે નોંધાયા છે.
બીજીતરફ વડોદરામાં ખાનગી હોસ્પિટલ સહિત મ્યુકોરમાઈકોસિસનાના 325 કેસો અત્યાર સુધી આવ્યા હોવાનું જણાવી સયાજી હોસ્પિટલના સુપ્રિટેન્ડેન્ટ અને ઇએનટી વિભાગના વડા ડો. રંજન ઐયરે જણાવ્યું હતું કે, સયાજી હોસ્પિટલમાં દાખલ મ્યુકોરમાયકોસિસના દર્દીઓની સંખ્યા 168 ઉપર પહોંચી છે. જ્યારે ગોત્રી જનરલ હોસ્પિટલના નોડેલ ઓફિસર ડો. શિતલ મિસ્ત્રીએ જણાવ્યું હતુ કે, આ હોસ્પિટલમાં મ્યુકોરમાયકોસિસના કુલ દર્દીઓની સંખ્યા 57 ઉપર પહોંચી છે.
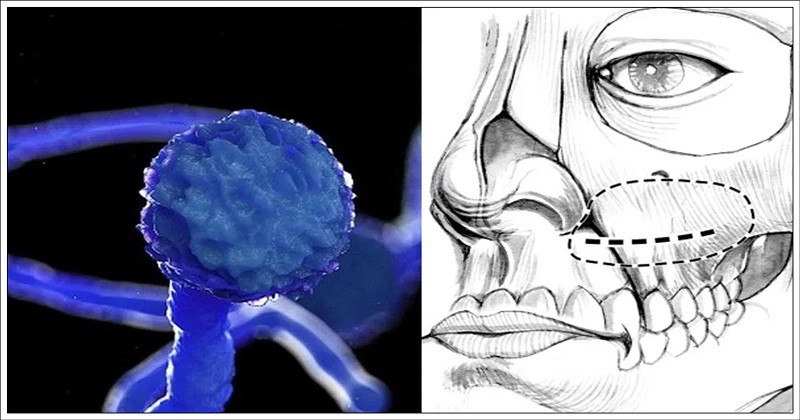
આ મ્યુકોરમાઇકોસિસ છે શું?
મ્યુકોરમાયકોસિસએ એક પ્રકારની ફૂગથી થતો ઘાતક રોગ છે. આ ફૂગ આપણાં પર્યાવરણમાં સામાન્ય રીતે જમીનમાં જોવા મળે છે, મોટા ભાગે જમીન પર પડેલા સડતા પાંદડા, છાણ કે કોહવાતા કાર્બનિક પદાર્થોમાં આ ફૂગ પેદા થાય છે. આ ફૂગના કણો અથવા ફંગલ સ્પોર હવામાં હોય પણ સામાન્ય રોગ પ્રતિકારક શક્તિ ધરાવતાં લોકોને આ ફૂગ બહુ અસર નથી કરતી. પણ જેમની રોગ પ્રતિકારક શક્તિ ઓછી થઈ ગઈ હોય અને અન્ય બીમારીઓ હોય તેમને એ ચેપ લગાડી શકે છે અને આ ચેપ ખુબ જ ગંભીર હોય છે.
કોરોનાકાળમાં રોગપ્રતિકારક તંત્રની અતિ સક્રિયતાને ઓછી કરવા દરેક દર્દીને સ્ટેરોઈડ અને ગણ્યા ગાંઠ્યા દર્દીઓને ટોસિલીજુમાબ જેવી દવાઓ આપવાની ફરજ પડે છે. મૂળે આ દવાઓ રોગ પ્રતિકારક તંત્રને નિયંત્રિત કરી શરીરને સાઇટોકાઇન સ્ટ્રોમથી બચાવી લે છે. પણ આમ કરવા જતાં શરીરની ઇમ્યુનિટીને (રોગપ્રતિકારક શક્તિ) થોડી ધીમી પડે છે. આ સ્થિતિનો લાભ આ ફૂગ ઝડપી લે છે.
કોરોના થયેલા કયા દર્દીઓને આ રોગ થઇ શકે છે?
જેની રોગ પ્રતિકારક ક્ષમતા નબળી હોય તેમને આ રોગ થવાની વધારેમાં વધારે શક્યતાઓ રહેલી છે. ખાસ કરીને ડાયાબિટીસ, કેન્સર, ઓર્ગન ટ્રાન્સપ્લાન્ટ, લોહીના સફેદ ક્ણનું ખૂબ જ ઓછુ પ્રમાણ હોય, સ્ટેરોઈડની દવા ખૂબ લાંબા સમયથી ચાલુ હોય, આ બધા કેસમાં આ ચેપ લાગવાનો ભય રહે છે.
આ ચેપ કેવી રીતે લાગે છે?
આગળ જણાવ્યુ તેમ ફૂગના સૂક્ષ્મ કણો વાતાવરણમાંથી, જે નાક દ્વારા શરીરની અંદર ઘૂસી શકે છે. જો કે સારી વાત એ છે કે આ રોગ એક માણસમાંથી બીજા માણસમાં ફેલાતો નથી.
કેવી રીતે બચવું?
સદભાગ્યે આ ફૂગથી બચવા પણ માસ્કની જ સલાહ આપવામાં આવે છે. હયૂમીડીફાયર (નવું ભીનાશ વાળું ઓક્સિજન માસ્ક વાપરવો), ઓક્સિજન સિલિન્ડરના હયૂમીડીફાયરમાં પણ સાદું ઘરેલુ પાણીના બદલે નોર્મલ સલાઈનનું પાણી ભરવું. દરેક દર્દી માટે ઓક્સિજન માસ્ક તદ્દન નવું જ વાપરવું (ડીસ્પોસેબલ). સૌથી અગત્યની વાત ડાયાબિટીસને કાબુમા રાખવી ખુબ જરૂરી છે. અને નિષ્ણાત અને અનુભવી ડોક્ટરની સલાહ મુજબ વર્તવું જોઈએ.
પોસ્ટ કોવિડ અથવા કોવિડ પછીના મ્યુકોરમાયકોસિસના લક્ષણો
– અનિયંત્રિત ડાયાબિટીસ
– નાક બંધ
– નાકમાંથી ડિસ્ચાર્જ (ડહોળાયેલું અથવા ગંદુ પાણી નીકળે)
– માથાનો દુખાવો
– આંખો આસપાસ દુખાવો
– આંખોમાં સોજો
– મોં અને નાકની ત્વચાના રંગમાં ફેરફાર (કાળી પડી જાય)
કેવી રીતે પકડી શકાય?
નેસલ (નાક ની) એન્ડોસ્કોપી (દૂરબીન) દ્વારા નાક અને સાયન્સનું પરીક્ષણ થાય છે. નાકમાંથી ગંદી વાસ આવતી હોય છે. સાથે સાથે નાકની અંદર વિચિત્ર રંગનું લીલાશ પડતું ડિસ્ચાર્જ હોય છે (ગંદુ પાણી નીકળે તો મ્યુકરમાયકોસિસની હાજરી હોવાની શક્યતા વધી જાય). લાળ, ગળફાં વગેરેનું લેબ ટેસ્ટિંગ થઈ શકે અથવા ટીશ્યૂ બાયોપ્સી દ્વારા પણ આ ફૂગની હાજરી જાણી શકાય છે. અત્યારે હાલ અત્યાધુનિક સી.ટી. સ્કેન અથવા MRI દ્વારા આ ફૂગની અસર ક્યાં અને કેટલા ભાગમાં થઈ છે તે શોધી કાઢવામાં આવે છે અને ત્યારબાદ સર્જરી કેવી રીતે કરવી એ નક્કી કરી શકાય છે.
સર્જીકલ સારવાર:
સર્જિકલ ઉપચાર ખૂબ મહત્વનો ભાગ ભજવે છે. સર્જિકલ ઉપચાર ખૂબ સખત હોઈ શકે છે. આ રોગ નાકમાંથી પ્રવેશતો હોવાથી નાક, કાન અને ગળાના ડોક્ટર ફ્રન્ટ લાઈન વોરિયર (મુખ્ય સર્જન) તરીકે અગ્ર ભાગ ભજવે છે. નાક દ્વારા દૂરબીન નાખીને સાયનસમાં જામી ગયેલ કાળી ફુગને નિપુણતાથી એટલે કે કાળજીપૂર્વક સંપૂર્ણ પણે કાઢવી પડે છે, જેની માટે વિશેષ અભ્યાસ અને નાક, કાન અને ગળામાં ઉચ્ચ તાલીમ પામેલા ડોક્ટર જ સક્ષમ હોય છે. ઘણી વખત મ્યુકોરમાર્ઇકોસિસનો રોગ વધારે ફેલાઈ ગયો હોય, જેમાં આંખ, તાળવું પણ હોમાઈ ગયું હોય તો આ સડી ગયેલી આંખ અને તાળવું કાઢવા માટે નિષ્ણાત પ્લાસ્ટિક સર્જન અને આંખના સર્જનના સહયોગ જરૂરી છે. જો દર્દી અને સગાં સાવચેત ન રહે અને ઓપરેશન માટે ઢીલ કરે તો રોગ મગજમાં ઘુસી જઈને દર્દીના મોતનું કારણ બને છે.
મેડિકલ સારવાર:
ICMRના ગાઇડલાઇન્સ મુજબ લાઈપોસોમલ એમપ્ફોટેરિસીન બી (Liposomal Amphotericin B ) (Injection)આપવામાં આવે છે. જો આ દવા પણ કામ ના કરે તો કેસપોફંગીન (Caspofungin) તેની સાથે આપી શકાય. સર્જરી સાથે દવા તો ચાલુ જ રાખવામાં આવે છે.
મ્યુકરમાયકોસિસના કિસ્સા જૂજ જોવા મળે છે પણ તેમાં મૃત્યુદર ખૂબ જ ઊંચો છે. આ રોગ નવો નથી પણ છેલ્લા થોડા દિવસોમાં કોરોનામાંથી સાજા થયેલા દર્દીઓમાં આ રોગનું અસ્વાભાવિક પ્રમાણ જોવા મળ્યું એટલે આ રોગ ચર્ચામાં આવ્યો છે પણ સાચી જાણકારી અને સારવાર વડે આ રોગથી પણ લડી જ શકાય છે. ખાસ તમને જણાવી દઈએ કે, આ લેખ માત્ર મેડિકલ જાણકારી સામાન્ય લોકોને મળે અને ખોટો ભય દૂર થાય તે માટે છે.
આવી પરીસ્થિતિમાં તમારે શું કરવું?
સૌથી પહેલા તો તમારી નજીકની ઇ એન.ટી. સર્જનની મુલાકાત લેવી જોઈએ. મ્યુકોરમાર્ઇકોસિસ ખૂબ જ ગંભીર અને જીવલેણ સ્થિતિ છે અને તેના માટે સમયસર અને આક્રમક વ્યવસ્થાપન જરૂરી છે. તે એક ડોકટરના બસની વાત નથી પરંતુ ડોકટર ટીમની જરૂર છે.
ઇએનટી અને સ્કલ બેઝ સર્જન, પ્લાસ્ટિક સર્જન, ઓક્યુલોપ્લાસ્ટિક સર્જન (આંખના સર્જન), એનેસ્થેસ્ટિસ્ટ, ઇન્ટેન્સિવિસ્ટ, ચિકિત્સક (એમ.ડી. ફિઝિશિયન), માઇક્રોબાયોલોજિસ્ટ સાથે મળીને આપણે મ્યુકોરમાઈકોસીસ જેવી કોરોના પછીં (પોસ્ટ કોવિડ) આફતને હરાવી શકીએ છીએ…
નીચે આપેલી લીંક પર ક્લિક કરીને જોડાઓ ત્રિશુલ ન્યૂઝ Trishul News સાથે. લેટેસ્ટ ન્યૂઝ અપડેટ્સ તમારા ફોન પર સૌથી પહેલા મેળવવા માટે આજે જ ડાઉનલોડ કરો ત્રિશુલ ન્યુઝની એન્ડ્રોઇડ એપ મોબાઇલ એપ્લિકેશન. અથવા Google Play Store માં જઈને Trishul News સર્ચ પણ કરી શકો છો. https://play.google.com/store/apps/details?id=com.trishul.news
અમારું ફેસબુક પેજ લાઈક કરો અને ફોન પર અપડેટ્સ મેળવતા રહો. વોટ્સેપ પર સમાચાર મેળવવા અહીં ક્લિક કરીને Hi લખી મેસેજ કરો.




 May 14, 2025
May 14, 2025